Que sait-on sur l'obésité ?
Qu’est-ce que l’obésité ? Que sait-on des causes de cette maladie ? Comment mieux la prévenir et la soigner ? Tour d’horizon des recherches INRAE, pour mieux comprendre l'obésité.
Avant tout, qu’est-ce que l’obésité ? Il s’agit d’une maladie qui survient suite à une accumulation trop importante de masse grasse dans le corps (tissus adipeux). L’obésité induit ainsi des conséquences néfastes pour la santé. Le surpoids et l’obésité sont actuellement reconnus par l’OMS comme la 5e cause de mortalité dans le monde.
Il existe trois types d’obésité, qui n’entrainent pas le même niveau de complications :
- l’obésité modérée, qui touche les personnes dont l’indice de masse corporel (IMC) est compris entre 30 et 34,9 kg/m²) ;
- l’obésité sévère, entre 35 et 39,9 kg/m² ;
- l’obésité morbide, au-delà de 40 kg/m².
Les risques survenant avec l’obésité sont plus généralement associés à l’obésité sévère, et surtout morbide, également appelée maladive ou massive. L’obésité s’accompagne en effet de multiples complications, qui peuvent toucher tous les organes ou tissus du corps (diabète de type 2, maladies cardio-vasculaires, maladies métaboliques du foie jusqu’à la cirrhose, arthrose, cancers, infertilité, troubles anxiodépressifs, etc.). Souvent, elle s’accompagne d’une détérioration de la qualité de vie, elle-même source de troubles psychiques aggravés par une stigmatisation encore fréquente, et peut être source de handicap.
En pleine expansion en France et dans le reste du monde, l’obésité est aujourd’hui un véritable enjeu de santé publique. En France, le pourcentage de personnes touchées par l’obésité atteint aujourd’hui 17 %, contre 8,5 % en 1997. Les projections de l’OMS, réalisées en 2016, estiment que ce taux devrait se situer entre 25 et 29 % en 2030.
L’obésité est complexe à prendre en charge, car il s’agit d’une maladie multifactorielle. Facteurs génétiques, environnementaux, sédentarité, psychologiques, troubles / dérégulation du comportement alimentaire, etc. L’enjeu pour la recherche scientifique consiste à explorer tous ces mécanismes, et appréhender l’obésité par différents angles et différentes disciplines, pour mieux la prévenir et la guérir.
L'alimentation pendant les 1 000 premiers jours de la vie
De nombreux facteurs peuvent faire peser un risque d’obésité des parents vers leur(s) enfant(s), et il ne s’agit pas que d’une question de prédisposition génétique.

La période de la grossesse et les premières années suivant la naissance – connues aussi sous l’expression « 1 000 premiers jours » –jouent un rôle majeur dans la détermination de l’état de santé de l’enfant et du futur adulte. Depuis la conception jusqu’à l'âge de deux ans, cette période est considérée comme une fenêtre critique du développement de l’individu : les habitudes alimentaires, les modèles de croissance et l’influence de l’environnement (notamment nutritionnel) peuvent avoir un impact important et durable sur la santé de l’enfant et pour le reste de sa vie, y compris sur le risque d’obésité. La façon dont la mère (et même le père) s’alimentent avant la conception, puis durant la grossesse, mais aussi le rôle de la qualité nutritionnelle durant l’allaitement sont autant de déterminants qui jouent sur le développement de l’enfant. L’état de santé général de la mère et son statut « métabolique » durant la grossesse : obésité, carences, diabètes et privations impactent aussi la santé de l’embryon. Par exemple, lorsqu'une femme est en situation d’obésité lors de sa grossesse, le risque est accru pour l’enfant de développer lui-même une obésité.
Un lait maternel différent

D’après les chiffres de l’OMS, 15 % des femmes en âge de procréer étaient en situation d’obésité en 2016. Or, leurs enfants présentent un risque plus élevé de développer une obésité infantile. Pour lutter contre la propagation de l’obésité, les mères sont encouragées à allaiter, comme le conseille en France le ministère de la Santé dans le cadre du Programme national nutrition santé (PNNS), conformément aux recommandations de l’OMS. Mais dans quelle mesure l’obésité des mères peut-elle modifier la composition de leur lait maternel ? Quels effets cela pourrait-il avoir sur les enfants ? L’UMR PhAN, qui s’intéresse à ces questions, a analysé le lait d’une cohorte de mères obèses françaises. Il ressort de leurs analyses que leur lait présente des taux plus élevés d’un type particulier d’acides aminés que celui des femmes non obèses. Ces acides aminés, nommés acides aminés branchés libres, ont été identifiés chez les enfants comme des marqueurs du risque de développer des perturbations métaboliques à long terme. L’impact sur la santé de l’enfant reste encore à déterminer et ces données ne remettent aucunement en question les bénéfices reconnus de l’allaitement maternel, même en situation d’obésité maternelle.
Le transfert du microbiote maternel

Le microbiote s’est imposé ces dernières années comme domaine de recherche central. Les scientifiques soulignent ses implications sur la santé humaine, et son rôle dans l’apparition et le maintien de l’obésité fait l’objet de nombreuses études.
À la naissance, les mères transmettent leur microbiote à leur enfant. Dans le cas d’accouchement naturel (par voie basse), le microbiote vaginal colonise le bébé. Le microbiote se développe alors pendant plusieurs années, de nombreux facteurs vont venir le modifier : l’allaitement, qui permet la colonisation de certaines bactéries bénéfiques, la diversité de l’alimentation, l’environnement, ou encore la prise d’antibiotiques. Le microbiote transmis par les mères en situation d’obésité pourrait avoir un impact sur le développement des zones du cerveau qui jouent sur la prise alimentaire, et donc sur l’appétit au long de la vie. Ce transfert de microbiote favoriserait chez le nouveau-né un comportement alimentaire qui le conduirait à un excès de consommation. C’est ce que révèle une étude récente de l’UMR PhAN, réalisée sur des souris.
En transférant des microbiotes provenant de rates obèses et non obèses, les chercheurs ont observé leurs effets sur les petits. Ils ont découvert que, si le microbiote intestinal des nouveau-nés n’était modifié que de façon temporaire, leur comportement alimentaire était, lui, durablement impacté. Quand le microbiote transféré provenait de mères obèses, les petits de l’étude consommaient plus de lait (jusqu’au sevrage), puis plus de croquettes à l’âge adulte. Prochaine étape pour l’équipe PhAN : réaliser des tests supplémentaires pour comprendre comment le microbiote affecte le comportement alimentaire de la descendance. Ces travaux sont bien sûr à considérer avec précaution, n'ayant pas encore été extrapolés à l’humain, dont l’environnement nutritionnel et socioculturel est bien plus complexe que celui d’animaux de laboratoire.
Les 1 000 premiers jours, une période clé pour le microbiote intestinal
Perdre du poids n'est pas qu'une question de volonté
En 2020, la Ligue contre l’obésité a commandé une étude sur le regard des Français sur l’obésité. 67 % des personnes interrogées lors de ce sondage estimaient que « perdre du poids est avant tout une question de volonté ». Aujourd’hui encore, l’obésité demeure une maladie mal comprise par une partie de la population, y compris par des professionnels de santé, et les personnes touchées par l’obésité sont fréquemment l’objet de stigmatisation. Or, la perte de poids des personnes obèses n’est pas qu’une question de volonté. Comme le démontrent de nombreuses recherches scientifiques, la perte de poids est aussi influencée par des facteurs biologiques, neurologiques, psychologiques et sociaux complexes : il se produit dans le cerveau et dans le corps des personnes obèses des phénomènes particuliers.
Comment nos habitudes alimentaires modifient notre cerveau
Des chercheurs INRAE (UMR NuMeCan, Rennes) ont conduit une étude sur des étudiantes entre 18 et 24 ans et de poids normal, afin de comprendre dans quelle mesure ce que l’on consomme au quotidien peut modifier la façon dont le cerveau prend des décisions en matière d’alimentation. Il ressort de cette étude que les personnes consommant plus ou moins d’aliments gras, sucrés, salés ou transformés présenteraient des fonctionnements cérébraux différents. Les zones du plaisir et de la prise de décision sont notamment impactées. « Ces habitudes alimentaires ont parfois été prises dès la petite enfance, et peuvent modifier en profondeur le fonctionnement du cerveau, affectant ainsi les décisions d’alimentation au-delà du paramètre de la volonté » souligne David Val-Laillet, neurobiologiste à l’UMR NuMeCan.
Pour mieux comprendre les mécanismes en cause, les chercheurs relient désormais ces résultats à d’autres paramètres qui ont été récoltés sur ces volontaires : la composition de leur microbiote intestinal ainsi que des données de métabolomique (étude des métabolites provenant de l’organisme ou de ses hôtes comme le microbiote ; elle permet d’observer des perturbations des protéines, lipides, acides aminés, neurotransmetteurs, etc. et d’établir des liens entre ces changements et des phénomènes d’exposition, de toxicité, voire des pathologies). Cette même approche, qui combine différentes disciplines, est en cours d’implémentation sur une cohorte de patients en situation d’obésité.
La consommation fréquente d'aliments, sucrés, gras et/ou salés, transformés, modifie la manière dont les zones cérébrales du plaisir et de la prise de décision s'activent et communiquent entre elles.
Une étude sur des miniporcs affiche des conclusions complémentaires. Si les individus peuvent présenter certaines fragilités, qui favorisent ou non la prise de poids ou l’obésité, c’est bien « l’exposition répétée, chronique, qui va modifier en profondeur le fonctionnement du cerveau » explique David Val-Laillet. « Au fil du temps, chez le miniporc, la consommation d’aliments gras, salés et transformés engendre une altération du fonctionnement de leur cerveau, notamment dans la zone du cortex préfrontal, impliqué dans le contrôle cognitif de l’alimentation ». L’équipe de chercheurs explore désormais comment agir sur ces circuits du cerveau chez l’humain, et aider les personnes en difficulté à mieux gérer leurs pulsions alimentaires. Deux études cliniques sont en cours pour explorer une méthode de neuromodulation du cortex préfrontal chez des personnes souffrant d’hyperphagie émotionnelle ou d’addiction alimentaire en situation d’obésité.
Les aliments gras et sucrés sources de pulsions

La nourriture peut exercer sur nous un effet puissant, qui peut guider nos choix alimentaires, allant parfois jusqu’à la pulsion. Pourquoi ? Les scientifiques ont observé que le nerf vague, qui est le nerf le plus long de notre corps, assure un rôle de messager. Il transmet des informations sensorielles de l’intestin jusqu’à notre cerveau, à propos de la valeur nutritionnelle de ce que l’on est en train de manger. Cependant, nous ne comprenons pas encore clairement comment les cellules et les molécules à l’œuvre dans le circuit de la récompense réagissent en fonction des différents types de macronutriments que l’on ingère : les glucides, les protéines et les lipides. Un nouvel éclairage sur les circuits qui influencent notre réaction face aux aliments à la fois gras (riches en lipides) et sucrés (riches en glucides) a récemment été apporté par des travaux menés aux États-Unis, en collaboration avec l’unité PhAN de Nantes. Ils suggèrent qu’une « pulsion » interne et inconsciente à consommer ce type d’aliments, dits obésogènes, peut s'imposer comme un véritable frein chez les personnes pourtant désireuses de suivre un régime.
Des cellules du cerveau qui changent de forme
D’où viennent les sensations de faim et de satiété ? Une étude associant des chercheurs du CNRS, d'INRAE, de l'université de Bourgogne, de l'université de Paris, de l'Inserm et de l'université du Luxembourg* conduite sur des souris, a mis à jour les mécanismes à l’origine de la satiété. Les modifications dans les circuits de récompense et les hormones régulant l’appétit affectent la façon dont on perçoit la faim et la satiété. Après un repas sain, certaines cellules du cerveau se rétractent, ce qui entraîne la sensation de ne plus avoir faim. Mais ce phénomène ne s’observe pas après un repas riche en graisses, ce qui pourrait influencer les comportements alimentaires et la prise de poids. Manger gras serait donc moins efficace pour couper la faim ? Il est trop tôt pour répondre à cette question, et les scientifiques cherchent désormais à déterminer si les lipides ne pourraient pas déclencher la satiété par un autre circuit.
Trompés par les odeurs ?
Des chercheurs du Centre des sciences du goût et de l’alimentation (CSGA) à Dijon ont examiné comment les odeurs peuvent affecter l'attention portée aux aliments, notamment chez les personnes en situation d’obésité. Leur étude montre que les individus, qu'ils soient de poids normal ou en obésité, sont tous plus attirés par les images d'aliments riches en calories. Cependant, l'impact des odeurs diffère : les odeurs de fruits attirent davantage l'attention des individus de poids normal, tandis que les odeurs d'aliments gras-sucrés ont un effet plus fort sur les individus en situation d’obésité. Ces résultats suggèrent que les choix alimentaires pourraient être influencés par des signaux qui échappent à la conscience. Les personnes en situation d’obésité pourraient avoir développé une sensibilité particulière à ces stimuli, influençant ainsi leurs choix alimentaires et leurs qualité nutritionnelle.

Quelle est la part des facteurs implicites, qui échappent à notre conscience, dans la façon dont nous mangeons ? Comment mettre à jour les mécanismes des choix alimentaires entre des adultes de différente corpulence ? Ces questions sont scrutées par Stéphanie Chambaron, dans le cadre du projet ImplicEAT, financé par l’ANR.

L’ajout de certaines molécules d’arômes dans les aliments nous les font percevoir plus sucrés ou plus salés qu’ils ne le sont. Une récente étude montre que ce phénomène est encore plus efficace chez les personnes en situation d’obésité.
* L’étude a été menée au Centre des sciences du goût et de l’alimentation (CNRS/Inrae/Université de Bourgogne/Agrosup Dijon), en étroite collaboration avec des collègues de l’Institut de pharmacologie moléculaire et cellulaire (CNRS/Université Côte d’Azur), de l’Institut de génomique fonctionnelle (CNRS/Inserm/Université de Montpellier) et de l’Université du Luxembourg, et avec les contributions de l’Unité de biologie fonctionnelle et adaptative (CNRS/Université de Paris) et de l’Institut de psychiatrie et de neuroscience de Paris (Inserm/Université de Paris).
Quand le microbiote est perturbé
Plusieurs pathologies ont été associées aux perturbations du microbiote : par exemple, le diabète de type 2, l’asthme, certains cancers ou encore l’obésité. Les processus en jeu mêlent inflammation, stress oxydatif, mais aussi alimentation et environnement. Dans le cas de l’obésité, la composition du microbiote peut affecter l’appétit, le stockage des graisses, l’absorption de l’énergie ou encore le statut inflammatoire. Des études ont fait ressortir un profil de microbiote particulier chez les personnes en situation d’obésité : celui-ci est moins diversifié et moins abondant que celui des personnes de poids normal. Le microbiote perd alors ses fonctions protectrices. Bien qu'elles ne soient pas les seules responsables de l'obésité, il est probable que certaines espèces bactériennes jouent un rôle dans le processus de prise de poids et les phénomènes inflammatoires associés à l’obésité. L’objectif est maintenant d’identifier ces bactéries, de les analyser et de mieux comprendre leurs fonctions.

Depuis notre naissance, nous vivons avec les microbes qui vivent dans notre corps. Rien que dans l’intestin, nous hébergeons autant de bactéries que ce que notre corps compte de cellules ! Le bon fonctionnement de cette symbiose est un capital santé qu’il nous appartient d’entretenir. Ce monde invisible est de mieux en mieux connu.
L'influence des perturbateurs environnementaux
Au quotidien, nous sommes exposés à de nombreux produits chimiques susceptibles de se retrouver dans nos assiettes. Perturbateurs endocriniens présents dans les emballages plastiques, résidus de pesticides dans les aliments… Comment ces composants peuvent-ils perturber notre organisme ? Quels risques représentent-ils pour nous ? Il s’agit là d’un défi majeur pour la recherche. Des études suggèrent que ces contaminants pourraient favoriser l’émergence de maladies chroniques telles que l’obésité, le diabète, et certains cancers.
POP et alimentation : exposés avant même la naissance
Une récente étude menée par INRAE et l’Institut de santé globale (ISGlobal) s’est intéressée à l’exposition, avant même la naissance, à certains polluants environnementaux. Nous pouvons être exposés à des polluants de différentes manières : par la respiration, par le toucher, et par l’alimentation. Mais le contenu de ce que nous mangeons pourrait-il avoir une influence sur la façon dont réagit notre corps à cette exposition ?
Les polluants organiques étudiés dans le cadre de cette recherche, dits persistants et appelés POP peuvent s’accumuler dans les cellules graisseuses. Ils ont été associés à l’obésité, ainsi qu’à certains troubles métaboliques chez l’enfant. Les scientifiques ont observé la présence de POP dans les échantillons sanguins de 1 394 femmes, prélevés au cours de leur premier trimestre de grossesse. Leurs enfants ont ensuite été suivis pendant plusieurs années, et à l’âge de 7 ans, 40 % d’entre eux étaient en surpoids ou obèses, ce qui correspond au double de la moyenne nationale (qui est de 20 % pour les enfants de 6 à 17 ans, d’après les chiffres de la Haute autorité de santé). Les chercheurs ont montré que des taux élevés de vitamine B12, présente notamment dans la viande et les produits laitiers, pourraient favoriser l’apparition de l’obésité chez les enfants qui ont été exposés à un certain POP (l’hexachlorobenzène) dès le ventre de leur mère. À l’inverse, un antioxydant présent dans de nombreux aliments d’origine végétale ou animale, tels que les oranges, les pommes et le jaune d’œuf, pourrait freiner les effets obésogéniques d’un autre POP (le perfluorooctane sulfonate).
Le cas du bisphénol A
Le bisphénol A, un perturbateur endocrinien, autrefois présent dans de nombreux emballages plastiques alimentaires, a été interdit pour toute utilisation à usage alimentaire à destination des nourrissons et jeunes enfants (2011), puis dans tous les emballages alimentaires (2015).
Les travaux des équipes INRAE, notamment sur la capacité du bisphénol A à franchir les barrières biologiques (intestin, peau, placenta) et de son effet sur l’appareil digestif (intestin et foie) ont participé à cette interdiction. Aujourd’hui, le lien entre bisphénol A et des maladies telles que l’obésité et le diabète de type 2 est établi. Laila Mselli-Lakhal, ingénieure de recherche à Toxalim nous donne à comprendre comment celui-ci peut être nocif pour notre organisme.
Exposition aux pesticides et développement de maladies
La plupart des pesticides ont une affinité pour les graisses. Certains sont solubles dans les corps gras, et peuvent se fixer avec facilité dans nos cellules graisseuses. Ils viennent ainsi perturber leur fonctionnement, créant un terrain favorable à l’apparition de l’obésité et d’autres maladies. Mais que se passe-t-il exactement dans le corps lors d’une exposition chronique aux pesticides ? Des chercheurs INRAE, en collaboration avec l’Inserm, se sont penchés sur ces effets chez les souris. Exposées chroniquement à un mélange de plusieurs pesticides, l’organisme de ces souris a présenté de nombreuses perturbations. Elles surviennent sous des formes différentes selon le sexe : les mâles ont pris du poids et sont devenus diabétiques, tandis que du côté des femelles, les troubles apparus touchent le microbiote intestinal et le foie. Un ensemble de phénomènes typique des complications de l’obésité.
DEUX GRANDS PROJETS DE RECHERCHE SUR LES CONTAMINANTS ALIMENTAIRES
-
Le projet Goliath : Projet européen en partie coordonné par le laboratoire Toxalim, le projet Goliath regroupe des scientifiques qui cherchent à mesurer l’impact de certains polluants sur l’organisme, avec de la modélisation informatique et des tests in vitro. Cette « empreinte métabolique » laissée par les contaminants pourrait être impliquée dans le développement de certaines maladies, comme l’obésité.
-
Le projet Sentinel : Financé par l’ANR, le projet Sentinel regroupe 11 partenaires, dont INRAE et des centres de recherche français. Il a pour objectif de renforcer le système actuel de surveillance de la sécurité chimique des aliments, via la mise au point d’outils efficaces, peu coûteux pour mieux maîtriser l’exposition des consommateurs.
Le poids des inégalités sociales
Au-delà de la façon dont fonctionne le corps, l’obésité est aussi une maladie aux causes sociales et économiques. Les données sur l’obésité reflètent de façon très prononcée ces inégalités sociales : dans les pays développés, les catégories sociales les plus défavorisées sont également celles les plus touchées par l’obésité.
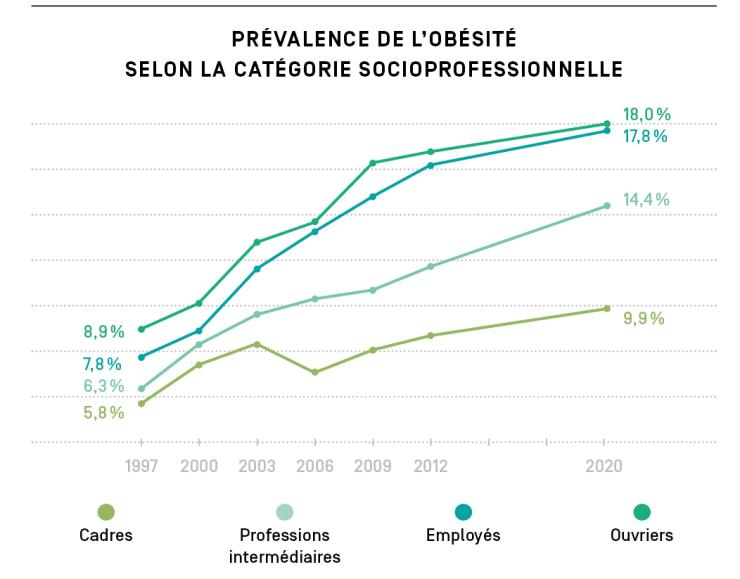
En France, cette maladie est deux fois plus fréquente chez les ouvriers et les employés que chez les cadres supérieurs. Ainsi, 75% des enfants en surpoids ou en situation d’obésité sont issus de catégories populaires ou éloignées de l’emploi : (ouvriers, employés, chômeurs, hommes/femmes au foyer etc.), relève l’édition 2020 de l’enquête nationale Obépi-Roche. Au lieu de se réduire, ces disparités progressent depuis 20 ans. Elles se retrouvent aussi à l'échelle territoriale : les inégalités sociales de santé face à l’obésité sont plus élevées dans la partie nord de la France, où elles dépassent 20 % dans certains départements, ainsi que dans les régions d’outre-mer (sauf à la Réunion).

Commanditée par la Direction générale de la santé (DGS), cette expertise collective a permis de réaliser l’état des lieux de la situation nutritionnelle des populations ultramarines, et ainsi proposer des recommandations d’actions prioritaires.
Comment expliquer ce phénomène ? Plusieurs facteurs peuvent y participer, comme le manque de moyens pour accéder à une alimentation saine, un environnement qui favorise la sédentarité, et des normes sociales et culturelles qui peuvent influencer les choix alimentaires et les comportements. Les recherches INRAE soulignent la nécessité de prendre en compte le poids de ces déterminants sociaux et économiques pour la conception des politiques de santé publique, en mettant l'accent sur la réduction des inégalités sociales et l'amélioration de l'accès à des environnements propices à des choix de vie sains pour tous les individus.

Mises sur le devant de la scène par la crise du Covid et l’inflation récente, les inégalités sociales face à l’alimentation s’observent pourtant depuis longtemps et sont de ce fait un enjeu de santé publique. Comment nos appartenances sociales impactent-elles nos assiettes ? Quelles politiques publiques mettre en place pour une alimentation saine pour tous ? La recherche est mobilisée sur ces questions, et sur des pistes de solutions afin que la transition vers des régimes sains et durables soit inclusive et solide.
Comment mieux prévenir et mieux soigner l’obésité ? Les pistes de recherche
Comment obtenir des résultats efficaces face à une maladie si complexe ? L’obésité nécessite très souvent une approche globale, associant différentes méthodes d’intervention et de prévention. Voici plusieurs leviers identifiés par les chercheurs.
Accompagner les parents
Les recherches ont montré qu’agir tôt sur l’alimentation est indispensable pour limiter le risque d’obésité. Apprendre dès le plus jeune âge à se nourrir convenablement est essentiel, et cela passe par l’éducation des parents. Quelles quantités donner à son enfant ? Faut-il l’inciter à manger lorsqu’il n’a pas faim ? Quels aliments mettre dans son assiette et à quel âge ? Ces questions sont instruites par Sophie Nicklaus, spécialiste du comportement alimentaire de l’enfant, qui a mené des études expérimentales et des enquêtes en cohorte pour mieux en comprendre les déterminants. Ses travaux l’ont conduite à la rédaction d’un guide à destination des parents, pour les accompagner à nourrir sainement leur enfant et prévenir les risques d’obésité. Il se distingue de précédents guides par la place accordée aux aspects comportementaux de l’alimentation, en plus des recommandations nutritionnelles.
Pour aller plus loin
Avec les interventions de nos experts d’INRAE
- Louis-Georges Soler, directeur scientifique adjoint Alimentation et Bioéconomie.
- Sophie Nicklaus, experte de la formation du comportement alimentaire de l'enfant.
- Sandrine Monnery-Patris, spécialiste du développement de l’enfant et des comportements alimentaires.
Que faire une fois que les comportements ont été altérés ? Comment intervenir chez les personnes à risque/touchées par l’obésité ? De nombreuses pistes sont explorées par les scientifiques.
Le microbiote intestinal
Le microbiote fait l’objet de très nombreuses interrogations scientifiques. Le microbiote des personnes en situation d’obésité étant altéré, peut-on intervenir pour le rééquilibrer ?
Faire avancer la science du microbiote avec le French Gut
Le projet de sciences participatives le French Gut s’intéresse au microbiote des Français. En faisant appel à 100 000 volontaires, les porteurs du projet récoltent des données pour cartographier le microbiote de la population. Comment celui-ci évolue-t-il en fonction du profil, des maladies, ou encore des habitudes alimentaires des participants ? Les scientifiques espèrent ainsi identifier les microbiotes associés à certaines maladies chroniques telles que l’obésité, et proposer des solutions pour mieux les guérir et les prévenir.

Le projet Le French Gut est lancé à grande échelle à partir du 4 décembre 2023 avec pour objectif de collecter 100 000 échantillons d’ici 2027. Découvrez ici comment devenir volontaire.
Le volet microbiote de NutriNet-Santé
Démarré en 2023, NutriGut-Santé vise à étudier le microbiote intestinal chez 10 000 participants de la cohorte NutriNet-Santé. Ce projet permettra d'étudier le microbiote intestinal comme un acteur central des relations entre nutrition (alimentation, activité physique) et santé, incluant notamment les variations de poids au cours du temps, ainsi que le risque de surpoids et d'obésité, en se basant sur la richesse des données nutritionnelles collectées dans le cadre de la cohorte NutriNet-Santé.

La participation à la cohorte NutriNet-Santé est ouverte à tous, et accessible à portée de clic. Les Nutrinautes participent à la recherche des liens entre santé et nutrition en renseignant régulièrement des informations sur leur alimentation, leur activité physique et leurs habitudes alimentaires.
Rééquilibrer le microbiote avec des probiotiques
Des chercheurs travaillent sur l’identification de bactéries vivantes, des probiotiques, qui pourraient être utilisées pour rééquilibrer la flore intestinale endommagée chez les patients souffrant de maladies gastro-intestinales et métaboliques, d’obésité ou même de dépression.

ARTICLE REDIGE AVEC THE CONVERSATION - Les maladies chroniques non transmissibles ont vu leur incidence augmenter ces dernières années. Parmi les principaux accusés, la « malbouffe » qui génère surpoids, obésité et pathologies associées est pointée du doigt. Des chercheurs INRAE s’intéressent au lien entre alimentation et microbiote intestinal, détenant un rôle clé dans notre santé.
Restaurer le microbiote avec un médicament contre le cholestérol ?
Une étude menée dans le cadre du projet Métacardis confirme les observations d’autres recherches, identifiant que le microbiote intestinal des personnes en situation d’obésité était plus perturbé que celui des personnes non touchées par cette maladie. On retrouve même un profil particulier de microbiote, appelé Bact2 chez 19 % des personnes en situation d’obésité, contre 4 % seulement chez les personnes de poids normal.
Ce profil se caractérise par la présence d’un type de bactéries (bacteroides, désormais nommé bacteroidota) et d’un déficit de bactéries aux propriétés anti-inflammatoires. Les chercheurs ont également remarqué que ce profil Bact2 tombait à un taux proche de celui des personnes non-obèses (6 %) chez les individus qui prenaient des statines. Les statines, médicaments réduisant le cholestérol, pourraient donc jouer un rôle bénéfique en maintenant un microbiote intestinal sain chez les personnes en situation d’obésité. Bien que l’étude ne permette pas d’établir un mécanisme de cause à effet des statines, ces résultats ouvrent la voie à des études supplémentaires sur le potentiel des statines pour moduler le microbiote et améliorer la prise en charge des personnes en situation d’obésité.
Rétablir la sensibilité à l’insuline
Il existe plusieurs types d’opérations proposées aux patients souffrant d’obésité, comme la gastrectomie longitudinale (sleeve gastrectomy) ou le bypass gastrique de type Roux-en-Y. Ces opérations en question sont regroupées sous l'appellation chirurgie bariatrique (ou chirurgie de l’obésité), et visent à permettre aux patients de retrouver une sensation de satiété plus rapidement. Par la perte de poids qu’elles entrainent (en moyenne, 20 à 40 % du poids initial), elles améliorent également les autres maladies associées à l’obésité : par exemple, l'amélioration du contrôle de la glycémie des patients qui souffrent de diabète de type 2. Cependant, ces opérations chirurgicales ne sont pas sans risque, et doivent être préparées. Dans le cadre d’une collaboration industrielle, soutenue par le programme Investissement d’Avenir INTENSE, des chercheurs INRAE de l’unité ANI-SCAN ont développé une alternative à la chirurgie de l’obésité chez un modèle animal, le miniporc, en collaboration avec la société AXONIC. En voyant une zone précise de leur système nerveux stimulé – le nerf vague, qui s’étend du cerveau à l’abdomen – les animaux obèses ont recouvré une sensibilité à l’insuline identique à celle d’un groupe témoin nourri avec un régime équilibré.
La piste des polyphénols
L’équipe DO-IT du laboratoire CarMeN (laboratoire cardiovasculaire, métabolisme, diabète et nutrition) a récemment conduit un essai clinique sur les polyphénols et leurs effets sur les cellules graisseuses (tissu adipeux). Les polyphénols sont des molécules que l’on retrouve dans les fruits, les légumes, le thé, le café ou encore les épices. Ils interviennent dans la stratégie de défense des végétaux contre les agresseurs. Une fois consommés, ils exercent des propriétés protectrices contre les maladies cardiovasculaires, les cancers et diminuent le risque de développer un diabète de type 2. Ainsi, l’augmentation des apports en polyphénols chez des personnes en situation d’obésité pourrait s’avérer d’intérêt, prévenant l’apparition de complications pathologiques. Cet essai clinique révèle que la consommation de polyphénols (ici de raisin) empêche la formation de nouveaux vaisseaux sanguins dans le tissu adipeux, ce qui pourrait, ainsi, limiter son développement. Les conséquences sur la fonctionnalité du tissu adipeux sont en cours d’étude.
Aider les patients à combattre les troubles du comportement alimentaire
Comment traiter les troubles du comportement alimentaire chez des patients atteints d’obésité sévère ? David Val-Laillet, directeur de recherche et co-responsable de l’équipe EAT (Contrôle des Comportements Alimentaires) de l’Institut NuMeCan expérimente actuellement le neurofeedback ». « Ce qui nous intéresse, c’est la région du cerveau que l’on appelle cortex préfrontal, qui a un rôle dans la prise de décision et le contrôle cognitif de l’alimentation. C’est une des zones qui s’allument lorsque vous êtes devant la vitrine de la boulangerie, et que vous êtes en train de choisir entre plusieurs produits » explique-t-il. Le cortex préfrontal va communiquer avec les zones du cerveau impliquées dans le plaisir, l’anticipation ou la motivation (voire les conflits de motivation, entre les aspects plaisir et santé par exemple), ce qui va aboutir à un choix. Or, il a été démontré que chez les personnes en situation d’obésité, cette zone du cerveau fonctionnait moins bien que chez les individus de poids normal. « On a donc voulu voir dans quelle mesure il était possible d’aider les gens à mieux contrôler leur comportement alimentaire en essayant de « muscler », au figuré, cette zone du cerveau ».
Afin d’aider les personnes souffrant d’addiction alimentaire en situation d’obésité, l’unité NuMeCan et le CHU de Rennes mènent une étude clinique implémentant l’approche de neurofeedback, grâce à une interface homme-machine, afin d’entraîner les patients à mieux contrôler leurs pulsions alimentaires, via la modulation volontaire de leur cortex préfrontal.
Accompagner les changements d’habitudes alimentaires : quel effet des politiques publiques ?
Les autorités publiques s’intéressent aux outils visant à modifier l'environnement des consommateurs (politiques d'intervention sur les prix, normes de composition des produits, restriction sur l'offre dans certains lieux...).

Allier qualité nutritionnelle et durabilité de nos régimes alimentaires semble possible, accessible. Comment faire alors pour accélérer cette transition ? Agir sur les prix en taxant les produits, permettre l’accès de tous à une alimentation saine et durable, favoriser l’éducation alimentaire des plus jeunes, informer et sensibiliser les consommateurs… Autant de leviers que les scientifiques explorent pour appuyer les politiques publiques.

Une étude menée par des scientifiques du laboratoire Toulouse school of economics – research (TSE-R – UT Capitole/CNRS/INRAE) du centre INRAE Occitanie-Toulouse, estime qu’une taxe de 0,20 € par litre sur les boissons sucrées sans alcool pourrait réduire la consommation individuelle annuelle de sucre d'au moins 2 kg et ainsi éviter environ 640 décès. Ces travaux ont été publiés dans Economics and Human Biology.
Rédaction : Anna Mutelet
Contact scientifique : David Val-Laillet, directeur de recherche INRAE, chef de département adjoint AlimH, co-responsable de l'équipe EAT de l'Institut NuMeCan



